
Die Hüftdysplasie und Hüftluxation beim Säugling
- Was ist eine Hüftreifungsstörung?
- Wie entsteht eine Hüftdysplasie?
- Was sind Risikofaktoren für eine Hüftdysplasie oder Hüftluxation?
- Hüftscreening bei der U3
- Einteilung der Hüftgelenke nach Graf
- Wie schnell muss die Therapie starten?
- Wie macht sich eine Hüftdysplasie bemerkbar?
- Therapie der Hüftdysplasie
- Therapiemöglichkeiten der Hüftluxation
- Was Sie zur Unterstützung der Hüftreifung tun können
- Prognose der Hüftdysplasie
- Prävention von Folgeschäden
Da ist man gerade frisch Eltern geworden und dann kommt der Schock… Mein Kind hat eine Hüftreifungsstörung!
Was ist eine Hüftreifungsstörung? Was ist eine Hüftdysplasie? Was ist eine Hüftluxation? Warum muss mein Kind eine Schiene tragen? Wie stellt man eine Hüftdysplasie fest? Ist eine Hüftdysplasie heilbar? Muss eine Hüftdysplasie operiert werden? Viele Fragen schießen einem durch den Kopf, Sorgen und Ängste kommen auf.
Mit meinem Blog möchte ich Ihnen die Möglichkeit geben die Diagnose Ihres Kindes besser zu verstehen und somit Sicherheit in Ihren Entscheidungen zu bekommen!
Was ist eine Hüftreifungsstörung?
Wir Ärzt:innen reden von einer Hüftreifungsstörung. Was ist eine Hüftreifungsstörung? Sie ist ein Sammelbegriff für die Hüftdysplasie und die Hüftluxation. Diese ist in Mitteleuropa die häufigste Erkrankung des Bewegungsapparates im Neugeborenenalter. Die Hüftdysplasie kommt in Mitteleuropa bei 2-4%, die Hüftluxation bei 0,5-1% der Neugeborenen vor.
Wie entsteht eine Hüftdysplasie?
Eine Hüftdysplasie ist ein Defizit der Hüftpfanne. Das bedeutet, dass die Hüftpfanne nicht ausreichend über den Hüftkopf gewachsen ist und diesen nicht genug flach überdacht. Diese anatomische Situation wird durch den Knochenwinkel (α-Winkel) im Hüftultraschall erfasst. Je größer der α-Winkel ist, umso besser ist die Hüfte ausgereift. Je kleiner der α-Winkel ist, umso weniger ist der Hüftkopf überdacht. Bei der U3 sollte der Winkel bei >60° liegen. Wenn der Hüftkopf durch eine sehr schlechte Pfannensituation die Möglichkeit hat aus der Pfanne herauszurutschen spricht der Kinderorthopäde bzw. die Kinderorthopädin von einer instabilen Hüfte und einer Hüftluxation.

Was sind Risikofaktoren für eine Hüftdysplasie oder Hüftluxation?
Es gibt sogenannte Risikofaktoren für eine angeborene Hüftdysplasie und Hüftluxation. Laut Leitlinie sind diese eine positive Familienanamnese, das bedeutet dass Verwandte, welche nicht unbedingt nur ersten Grades sein müssen, schon eine Hüftdysplasie oder Hüftluxation hatten. Ein weiterer Risikofaktor ist die Geburt aus Beckenendlage. Wenn auch in der Leitlinie nicht explizit als Risikofaktor aufgeführt, zeigt die klinische Erfahrung, dass das weibliche Geschlecht häufiger betroffen ist. Auch bei Kindern mit weiteren Fehlstellungen, wie z.B. Klumpfüßen ist die Häufigkeit einer Hüftproblematik erhöht.
Was, wenn mein Kind einen oder mehrere Risikofaktoren hat?
Wenn Kinder einen oder mehrere Risikofaktoren haben oder/und weitere klinische Auffälligkeiten zeigen, sollte schon bei der U2 eine Ultraschalluntersuchung der Säuglingshüfte erfolgen. Weitere klinische Auffälligkeiten können zum Beispiel begleitende Fußfehlstellungen oder Auffälligkeiten bei der Untersuchung der Hüfte sein.
Hüftscreening bei der U3
Bei unauffälligen Kindern muss gemäß Leitlinie im Rahmen der U3 (frühestens ab der 3. Lebenswoche und spätestens bis zur 8.) eine Hüftultraschalluntersuchung nach Graf durchgeführt werden. Herr Professor Reinhard Graf haben wir in Deutschland das Screening der Hüften zu verdanken. Er hat die Technik der Untersuchung und die Stadieneinteilung beschrieben.
Einteilung der Hüftgelenke nach Graf
Der Hüftultraschall im Säuglingsalter wird entweder von Kinderärzt:innen oder Orthopäd:innen durchgeführt. Die Hüftgelenke werden dabei nach Graf in verschiedene Typen unterteilt. Welche Winkel und Werte gibt es bei der Hüftultraschalluntersuchuung? Wir Ärzt:innen messen bei der Untersuchung einen Knochenwinkel (Alpha-Winkel, α-Winkel) und einen Weichteilwinkel (Beta-Winkel, β-Winkel). Nach diesen Messwerten werden die Hüftgelenke in die Typen I, II, III, IV und eventuelle Untertypen eingeteilt. Die Bandbreite reicht von reif, physiologisch unreif, dysplastisch, am dezentrieren bis luxiert.
Reife Gelenke müssen nicht weiter kontrolliert oder behandelt werden. Ist das Kind noch sehr jung (< sechs Wochen), beschreibt physiologisch unreif, dass die Hüftgelenke für das Lebensalter ausreichend entwickelt sind, sich jedoch noch weiter entwickeln müssen. Wird das Kind älter beziehungsweise der gemessene Winkel schlechter, redet man von einem dysplastischen Hüftgelenk. Diese Kinder müssen einer Therapie zugeführt werden. Ist der α-Winkel noch kleiner als bei den dysplastischen Gelenken und ist das Gelenk bei der Untersuchung instabil, spricht man von einer Hüftluxation.
Zusammengefasst bedeutet das:
- Hüftgelenke des Typs I sind physiologische Gelenke, der Untertyp Ia und Ib macht dabei keinen Unterschied
- Hüftgelenke des Typs IIa+ sind physiologisch unreif und haben das Potential ohne Behandlung nachzureifen
- Hüftgelenke des Typs IIa-, IIb oder IIc sind dysplastische Gelenke
- Hüftgelenkes des Typs D, III und IV stellen luxierte Gelenke dar.
Wie schnell muss die Therapie starten?
Sie stellen sich sicher die Frage wann eine Hüftdysplasie behandelt werden muss. Wenn eine Hüftdysplasie oder eine Hüftluxation diagnostiziert wurde, ist es wichtig, dass das Kind schnellstmöglich, am besten innerhalb von einer Woche, einem Spezialisten oder einer Spezialistin zur Einleitung der weiteren Therapie vorgestellt wird. Die Hüftgelenke eines Säuglings haben in den ersten vier Lebensmonaten das größte Potential der Nachreifung. Danach flacht die Reifungskurve deutlich ab. Was nicht bedeutet, dass in dieser Zeit nicht mehr mit Schienen behandelt werden kann, es kann jedoch ggf. sein, dass die Behandlung länger dauert.
Wie macht sich eine Hüftdysplasie bemerkbar?
Was sind Symptome der Hüftdysplasie? Eine Hüftdysplasie ist in der Regel klinisch stumm. Das bedeutet, dass der Kinderorthopäde oder die Kinderorthopädin sie von außen nicht zwangsläufig erkennen kann. Daher ist die Durchführung des Hüftultraschalls von immenser Wichtigkeit. Nur hier kann die Diagnose sicher gestellt werden. Bei der Hüftluxation kann es sein, dass die Ärzt:innen von außen klinische Besonderheiten sehen. Das kann zum einen eine Beinlägendifferenz, eine Ungleichheit der Beinfalten oder/und eine Bewegungseinschränkung der Hüfte sein. Meist lässt sich das betroffene Bein schlechter abspreizen. Es gibt Untersuchungstechniken, die die Instabilität der Hüfte darstellen können. Doch auch bei der Hüftluxation ist der Ultraschall das Mittel der Wahl, um die Diagnose zu stellen. Sie fragen sich sicher, ob ihr Kind bei einer Hüftdysplasie oder Hüftluxation Schmerzen hat. Da kann ich Sie beruhigen: Kinder mit Hüftdysplasie oder auch Hüftluxationen haben in der Regel keine Schmerzen!
Therapie der Hüftdysplasie
Wenn ein Kind eine Hüftdysplasie hat, wird es klassischer Weise von einem Kinderorthopäden oder einer Kinderorthopädin mit einer sogenannten Nachreifungsorthese behandelt. Die Schiene bringt das Kind in eine abgespreizte Sitzposition, welche das Hüftgelenk zentriert und der Hüftpfanne die Möglichkeit gibt nachzureifen. Nachreifungsorthesen können zum Beispiel die Tübinger Schiene oder die Mittelmeier-Graf-Orthese sein. Bei den instabilen luxierten Gelenken besteht die Möglichkeit diese durch eine Repositionsorthese wie z.B. die Pavlik-Bandage konservativ zu behandeln. Unabhängig davon, ob es sich um eine Nachreifungsorthese oder eine Orthese zur Behandlung einer instabilen Hüfte handelt, ist es sehr wichtig, dass diese Tag und Nacht getragen wird. Gelegentlich entscheiden die behandelnden Ärzt:innen, dass die Schiene in der Endphase der Behandlung nur noch im Schlaf getragen werden muss. Das ist jedoch eine Einzelfallentscheidung! Wann kann die Schiene weggelassen werden? Bei Beendigung der Nachreifungsbehandlung, also beim Absetzen der Schiene, sollte der Alpha-Winkel in einem deutlich normalen Bereich liegen (>64°).
Therapiemöglichkeiten der Hüftluxation
Wenn ein instabiles (luxiertes) Gelenk nach der Pavlik-Bandagen-Behandlung weiterhin instabil bleibt, muss gegebenenfalls auch eine invasivere Therapiemethode angewandt werden. Unter Narkose bzw. Sedierung, wird eine sogenannte geschlossene Reposition des instabilen Hüftgelenkes durchgeführt. Dies wird oft mit einer Arthrografie (einer Kontrastmitteldarstellung des Hüftgelenkes) kombiniert. Sollte es möglich sein, dass Gelenk tief in die Pfanne einzustellen, wird in selber Narkose ein Beckenbeingips (Fettweis-Gips) angelegt. Nach der Anlage des Gipses, wird eine Kontrolle der Gelenkstellung im MRT oder bei guten Kenntnissen der Ärzt:innen auch sonographisch durchgeführt. Der Gips wird in der Regel 4-6 Wochen belassen. Die Dauer hängt jedoch sehr von der Instabilität ab und kann ggf. auch länger sein. Nach Abnahme des Gipses ist eventuell noch das Tragen einer Nachreifungsorthese bis zum Ausreifen des Gelenkes notwendig.
Wann muss eine Hüftdysplasie operiert werden? Gelegentlich kommt es vor, dass sich luxierte Hüftgelenke nicht beim ersten Versuch geschlossen einstellen lassen. Dann besteht die prinzipielle Möglichkeit eine sogenannte Overhead-Extension durchzuführen. Dies bedeutet, dass über mehrere Tage mit einem leichten Gewicht an den Beinen des Säuglings gezogen wird, um den Hüftkopf vor die Hüftpfanne zu bringen und die Weichteile aufzudehnen. Nach dieser vorbereitenden Maßnahmen wird dann eine erneute geschlossene Reposition in Narkose bzw. Sedierung durchgeführt. Sollte auch in diesem Versuch das Hüftgelenk nicht einstellbar sein, besteht die Möglichkeit die Einstellung des luxierten Gelenkes durch eine offene Operation zu ermöglichen. Nach der offenen Resposition ist das Tragen eines Beckenbeingipses notwendig. Der Gips wird abhängig von der Instabilität ca. 6-12 Wochen belassen und gegebenenfalls in dieser Zeit auch gewechselt.
Was Sie zur Unterstützung der Hüftreifung tun können
In der Leitlinie wird bei luxierten Hüftgelenken die Durchführung von physiotherapeutischen Maßnahmen auf neurophysiologischer Basis beschrieben. Dabei ist vor allen Dingen die Therapie nach Vojta und Bobath gemeint. Als Eltern können Sie die Hüftreifung unterstützen, indem Sie die Hüften Ihres Kindes in eine abgespreizte Hocksitz-Position bringen. Dies können Sie durch ein Tragetuch oder eine Trage erreichen. Bitte achten Sie darauf, dass Baby nicht nach vorne gerichtet zu tragen, da hierbei die Beine nicht abgespreizt und gebeugt sind. Auch beim Tragetuch kommt es auf die richtige Technik an. Lassen Sie sich im Zweifel beraten. Bitte vermeiden Sie das Pucken der Beine Ihres Kindes, da dies die Hüftreifung behindern kann.
Prognose der Hüftdysplasie
Kann eine Hüftdysplasie wiederkommen? Bei der Hüftdysplasie und Hüftluxation kann es aufgrund von Scherkräften zu einer irreversiblen Schädigung des Knorpels in der Wachstumsfuge der Hüftpfanne kommen, sodass bis zum Wachstumsabschluss die Gefahr besteht, dass eine erneute Hüftreifungsstörung und somit eine Hüftdysplasie entstehen kann. Daher ist es sehr wichtig, auch im weiteren Verlauf des Wachstums regelmäßige Kontrollen durchzuführen. Wie häufig müssen Kontrollen erfolgen? Wie häufig diese erfolgen sollen, werden die behandelnden Ärzt:innen mit Ihnen besprechen. Ein Minimum wäre jedoch im Alter von ca. zwei Jahren, vor der Einschulung, präpubertär und nach Wachstumsabschluss. Diese Kontrollen erfolgen mittels eines Röntgenbildes. Sollte sich in diesen Röntgenkontrollen eine erneute Dysplasie darstellen, gibt es verschiedene operative Möglichkeiten die Dysplasie zu behandeln. Die Techniken sind abhängig vom Alter des Patienten und der Ausprägung der Dysplasie.
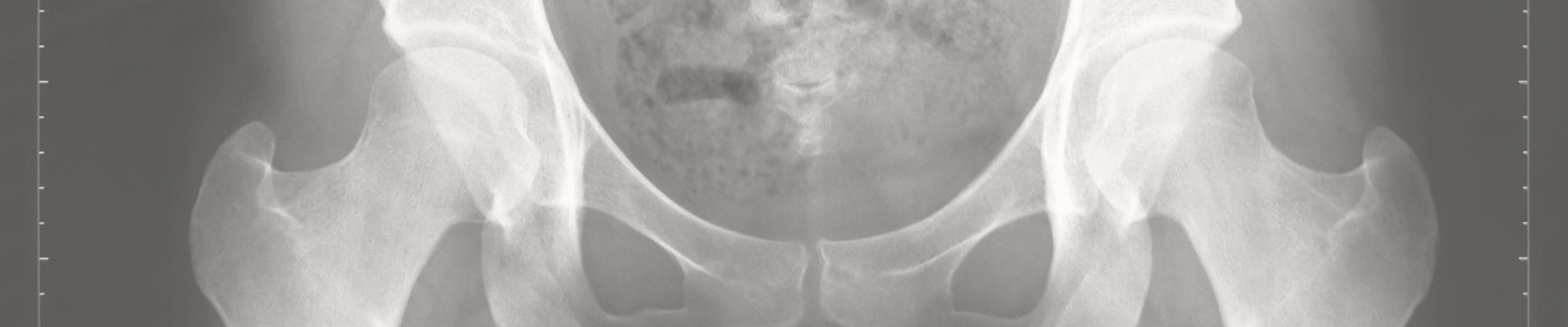
Prävention von Folgeschäden
Eine nicht behandelte Hüftdysplasie stellt eine Präarthrose dar. Daher ist es wichtig das Screening bei der U2 bzw. U3 wahrzunehmen und bei pathologischen Befunden schnell zu handeln. Bei Neugeborenen und Säuglingen ist die Prognose umso besser, je früher die Therapie begonnen wird. Daher ist die effektivste Form der Prävention von Folgeschäden die frühe Diagnose mit dem sofortigen Beginn einer adäquaten Therapie!
Sie möchten tiefer in das Thema einsteigen? Dann buchen Sie gerne meinen Online Kurs
"Die angeborene Hüftdysplasie und Luxation"

Quelle:
ÜBER DIE AUTORIN

Kinderorthopädie ist meine Leidenschaft!
Liebe Familien,
als Fachärztin für Orthopädie und Unfallchirurgie und Mutter mit über 20 jähriger operativer und konservativer Erfahrung auf dem Gebiet der Kinderorthopädie, weiß ich wie sich Eltern nach einer Diagnosestellung fühlen. Ich möchte Eltern mit meinen Angeboten die Möglichkeit geben Wissenslücken zu schließen und somit Sicherheit und Vertrauen zu gewinnen.
Ich möchte, dass Sie Ihre Energie in die Unterstützung Ihres Kindes und nicht in Ihre Sorgen investieren. Ich möchte Ihnen die Möglichkeit geben Ihre Entscheidungen auf Fakten und nicht auf Emotionen beruhen zu lassen und Sie zu starken Eltern machen.
Ihre
Dr. med. Sandra Breyer
WEITERE BLOGARTIKEL
Sie haben weitere Fragen und wünschen eine individuelle ärztliche Beratung?
Buchen Sie hier direkt Ihre Videosprechstunde oder einen Termin vor Ort in meiner Privatpraxis!
Ich freue mich auf Sie!

